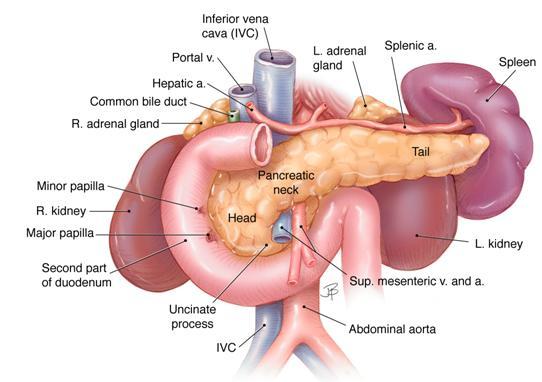
Il pancreas è una voluminosa ghiandola facente parte dell’apparato digerente, di tipo misto (esocrino-endocrino) e di forma allungata. Esso è situato in posizione mediana, nello spazio retroperitoneale, in corrispondenza della regione gastrica. Da un punto di vista anatomico si divide in: processo uncinato, testa, corpo e coda (si veda fig. 1). Tale ghiandola è deputata principalmente alla produzione di enzimi digestivi. In particolare, ricordiamo la lipasi, l’amilasi e la proteasi, che demoliscono rispettivamente i grassi, i carboidrati e le proteine, a cui si aggiungono la ribonucleasi e la desossiribonucleasi, enzimi attivi sugli acidi nucleici.
Il tumore del pancreas
Generalmente per tumore del pancreas intendiamo una serie di patologie, più o meno benigne, a carico di questa ghiandola (si veda tab. 1). Tuttavia, quando si parla di tumore al pancreas, si fa riferimento comunemente all’adenocarcinoma duttale, che ne rappresenta oltre il 90% delle forme maligne.
Epidemiologia
Attualmente il tumore del pancreas è considerato un tumore relativamente raro. Si stimano, infatti, circa 60.430 nuove diagnosi per anno nel 2021 negli USA (13700 nuovi casi in Italia nel 2017), con un aumento di incidenza compreso tra lo 0,5-1%. [1].
Per quanto possa ritenersi una patologia rara, rappresentando circa il 3% di tutte le neoplasie, il tumore del pancreas è la quinta causa di decesso per patologia oncologica in assoluto, destinata a diventare la seconda, dopo il cancro del colon-retto, nel 2030. La probabilità di sopravvivenza a 5 anni rimane molto bassa, seppur passata dal 5,26% del 2000 al 10% del 2020 [2].
È una patologia che riguarda caratteristicamente la terza età. Infatti l’età media di diagnosi negli USA è di 71 anni, e, sebbene mostri alcune differenze geografiche, presenta una lieve predilezione per il sesso maschile rispetto a quello femminile [3] L’incidenza aumenta per entrambi i sessi con l’avanzare dell’età ed è rara la diagnosi prima dei 55 anni [4].
Tumore del pancreas: cause
Il tumore del pancreas è una patologia multifattoriale. Pertanto non è possibile identificare un’unica causa scatenante, bensì una serie di fattori di rischio che concorrono, insieme alla predisposizione genetica, a sviluppare la patologia.
Tra i fattori di rischio annoveriamo sicuramente [5]:
- il fumo di sigaretta;
- il diabete mellito;
- l’obesità;
- l’abuso di alcool;
- una dieta povera di fibre e ricca di grassi e carni rosse;
- la sedentarietà;
- l’età avanzata;
- l’infezione da Helicobacter Pylori;
- la pancreatite cronica.
Le mutazioni genetiche più associate alle forme familiari della patologia riguardano i geni BRCA2 (5-17% dei casi) e di PALB2 (fino al 3%). Pertanto ad ogni nuova diagnosi di cancro del pancreas dovrebbe seguire una accurata indagine familiare.
Classificazione
L’adenocarcinoma del pancreas si sviluppa prevalentemente a carico della testa del pancreas (60-70% dei casi), mentre più rara risulta una sua localizzazione a livello di corpo (10-15%) o della coda (5%-10%).
In base allo stato clinico si può classificare in 4 categorie [6]:
- I : malattia limitata al pancreas e di dimensioni massime di 2 cm;
- II : malattia limitata al pancreas e di dimensioni comprese tra i 2 ed i 4 cm;
- III : malattia che si estende oltre il pancreas senza coinvolgimento di tronco celiaco o arteria mesenterica superiore o di dimensioni maggiori di 4 cm;
- IV :malattia che coinvolge tronco celiaco e/o arteria mesenterica comune, indifferentemente dalle dimensioni, e che presenta linfonodi regionali coinvolti.
Tumore del pancreas: sintomi
I sintomi del tumore del pancreas sono spesso sfumati ed assumono contorni più netti solo quando la patologia risulta già avanzata.
Difficoltà alla digestione e affaticabilità sono spesso sintomi iniziali, seppur estremamente aspecifici. Il calo ponderale, importante e non giustificato da ridotto apporto con la dieta, ed il dolore, tipicamente a barra con irradiazione posteriore, risultano essere aspecifici quanto tardivi.
Il riscontro di un diabete di recente insorgenza può essere, invece, un campanello d’allarme, che va debitamente indagato, così come l’insorgenza di una pancreatite acuta o di una tromboflebite migrante.
I tumori a localizzazione nella testa del pancreas, soprattutto in fase avanzata, danno segno di sé attraverso l’ittero, colorito giallastro di cute e mucose, dovuto alla compressione dei dotti biliari e talvolta con urine ipercromiche(scure) o feci acoliche (color argilla). Ancora più sfumata e tardiva risulta la sintomatologia a carico dei tumori del corpo-coda [7].
Vista la sintomatologia non specifica, purtroppo, la maggior parte dei tumori del pancreas viene diagnosticata in uno stadio già avanzato.
Diagnosi
Purtroppo, ad oggi, non ci sono valori emato-chimici che possano permetterci di porre diagnosi di tumore del pancreas. L’utilizzo di marcatori tumorali, quali l’antigene carboidratico (CA 19-9) e l’antigene carcinoembrionario (CEA), rivestono un ruolo importante nella valutazione della risposta alla terapia medica o chirurgica. Tuttavia, da un punto di vista diagnostico, si limitano solo ad aumentare la probabilità di diagnosi in caso di immagine radiologica dubbia [8]. In futuro sarà possibile ricercare nel sangue dei pazienti frazioni circolanti di DNA (microRNA) e proteine prodotte dalle cellule tumorali e circolanti già negli stadi iniziali di malattia, consentendoci una diagnosi precoce e favorevole [9].
Nella diagnosi un ruolo principale è rivestito dalla tomografia computerizzata (TC). Essa, infatti, permette di individuare le lesioni sospette e di definirne i rapporti anatomici con i vasi, fattore questo fondamentale per poter pianificare il trattamento, e di poter identificare eventuali metastasi a distanza. Solitamente esse interessano fegato (90% dei casi), linfonodi (25%), peritoneo (20%) ed ossa (10-15%) [10].
La Risonanza Magnetica (RM) permette di definire in maniera più precisa lesioni metastatiche epatiche dubbie e di studiare in maniera più particolareggiata lesioni precancerose o borderline pancreatiche. La PET non sembra avere un ruolo principale nella fase diagnostica.
Un ruolo altrettanto importante viene riconosciuto alla eco-endoscopia (EUS). Essa, infatti, permette di eseguire in maniera poco invasiva uno studio ecografico completo del pancreas, superando quindi le limitazioni dell’ecografia trans-cutanea, valutando i rapporti anatomici con i vasi e l’eventuale coinvolgimento di malattia a carico di linfonodi e fegato. Tale tecnica permette anche la possibilità di procurare campioni istologici e/o citologici che permettono una diagnosi di certezza della malattia.
Trattamento
Come purtroppo già detto il tumore del pancreas si presenta, molto spesso, inoperabile alla diagnosi. La resecabilità, ovvero la possibilità di rimuovere per intero la malattia, è influenzata dalla dimensione della lesione e dai suoi rapporti con i vasi celiaci, i vasi mesenterici superiori e l’arteria epatica, e dalla presenza o meno di metastasi linfonodali e/o a distanza. [11] In alcuni casi selezionati (circa il 20%), è possibile, mediante dei cicli di chemio-terapia pre-operatoria o neo-adiuvante, che di solito prevede protocolli FOLFIRNOX modificato (fluorouracile, oxaliplatino, irinotecan, leucovorin), o a base di paclitaxel legato ad albumina e gemcitabina [12], ridurre le dimensioni della massa tumorale o l’interessamento metastatico, rendendo, di fatto, operabili lesioni considerate inoperabili alla prima analisi.
Il trattamento ideale è quindi chirurgico, e dipende dalla localizzazione del tumore e dal rapporto con albero biliare e vasi. I tumori della testa del pancreas e del processo uncinato vengono sottoposti a duodenocefalopancreasectomia (DCP). Essa prevede l’asportazione in blocco di testa del pancreas, del coledoco intra-pancratico, del duodeno, della colecisti, della prima ansa digiunale, e, a seconda delle diverse tecniche (Whipple o Traverso), dell’antro gastrico. Per i tumori localizzati al corpo- coda si riserva invece la pancreasectomia distale, in cui viene asportato il pancreas coinvolto da malattia e spesso la milza. L’eventuale interessamento dei vasi ne richiede la resezione con conseguente ricostruzione.
Tali interventi possono essere praticati per via laparotomica (open) o per via mini-invasiva (video-laparoscopica o robotica), con risultati sovrapponibili in quanto a tasso di successo ed insorgenza di complicanze, ma con un tempo di ospedalizzazione minore in caso di tecnica mini-invasiva [13]. La DCP è l’intervento gravato da maggiori complicanze, che risultano direttamente correlate all’esperienza del chirurgo. I migliori risultati vengono ottenuti da chirurghi che pratichino almeno 20 di questi interventi annui in centri terziari ad alto volume [14].
Alla chirurgia è mandatorio far seguire dei cicli di chemioterapia adiuvante secondo il protocollo FOLFIRINOX modificato o ancora a base di gemcitabina e capcitabina che, come ampiamente dimostrato, migliorano il tasso di sopravvivenza [15].
La malattia avanzata che non trova possibilità di giovamento dal trattamento chirurgico può essere trattata con i regimi chemioterapici già discussi. Recenti studi [16–17–18] hanno prospettato l’utilizzo di immunoterapia con anticorpi monoclonali capaci di agire sulle suscettibilità genetiche con promettenti risultati.